إلتواء مفصل الكاحل
ما هو التواء الكاحل ؟
هوتمدد او تمزق الياف اربطة الكاحل وهو من الإصابات الشائعة جداً التي تصيب ألاف الأشخاص يومياً .
يمكن أن يصيب الرياضيين وغيرالرياضيين، والأطفال والبالغين، أوعند المشاركة في الأنشطة الرياضية واللياقة البدنية، كما يمكن أن يصيب الشخص عند المشي على سطح غير مستوي.
الأربطة حول مفصل الكاحل تحافظ على ثباته وتحميه من الحركات الغير طبيعية مثل: التواء أو التفاف أو إعوجاج القدم.
ما هو الرباط ؟
هي بناء حيوي، مركب من أنسجة ضامة كثيفة ، وتتكون من ألياف الكولاجين وألياف أخرى مرنة ومرتبة بالتوازي.
يصل العظام واطراف المفصل مع بعض وهو جزء مرن قابل للمط ضمن نطاق معين ومن ثم يعود إلى موقعه الطبيعي، وعندما يتم مط الرباط خارج نطاقه الطبيعي يحدث تمزق له.
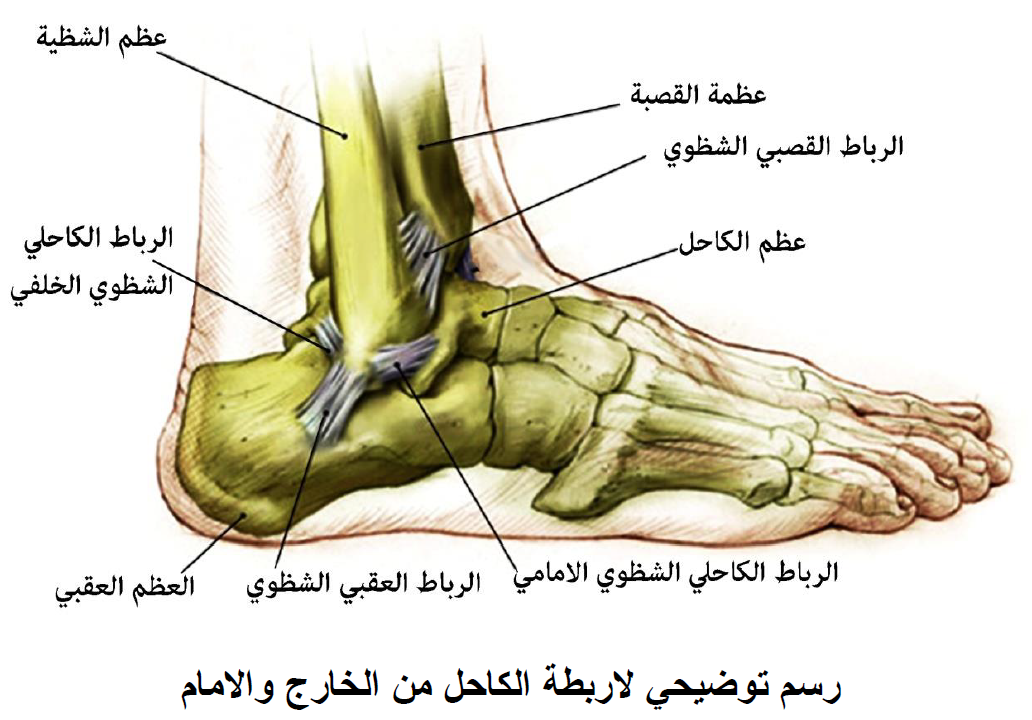
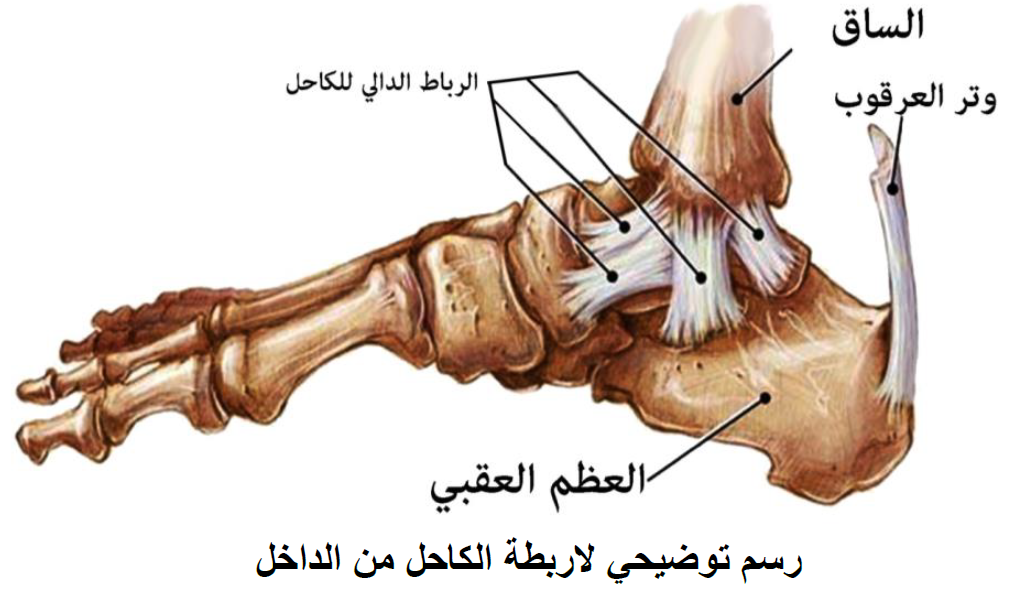
ماهي الاربطة الموجودة حول الكاحل ؟
1- اربطة من الناحية الخارجية وعددها ثلاثة
2- رباط واحد من الناحية الداخلية وينقسم الى اربعة اجزاء
3- رباط واحد من الناحية الامامية
كيفية حدوث الإلتواء في الكاحل؟
الالتواء في الكاحل يحدث عندما تلتف القدم أو تتحرك القدم بشكل غيرطبيعي خارج المدى الطبيعي للمفصل، وعند الميلان او السقوط فأن وزن الجسم يشكل قوة كبيرة عند الهبوط وهذا يسبب تمدد الأربطة بشكل أكبر من معدلها الطبيعي مما يعرضها للتمزق ، وهذا ينتج عنه ألم وتورم والعرج.

الأعراض:
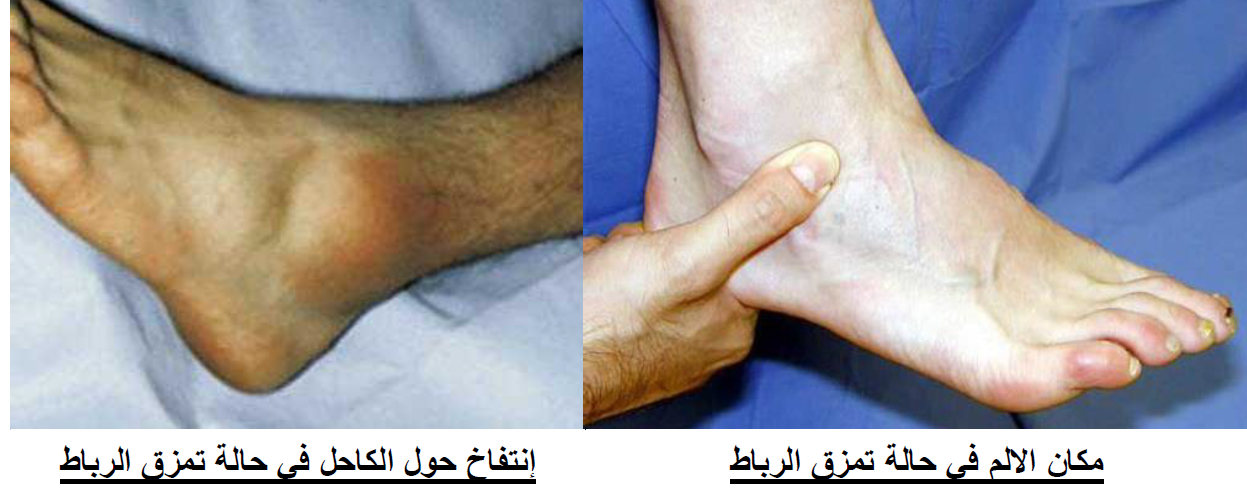
1- الألم: مقدار الألم يعتمد على مقدار التمدد والتمزق في الرباط.
2- تورم القدم : بسبب زيادة السوائل في الانسجه
3- الصعوبة في حركة المفصل، بسبب الألم والتورم.
4- ألم عند الضغط على مكان الرباط المتمزق يشعر المريض.
ما هي درجات الالتواء ؟
1- الإلتواء من الدرجة الأولى:
يحدث تمدد طفيف ينتج عنه بعض الأضرار التي تلحق بألياف الأربطة.
والاعراض تكون ألم خفيف وورم قليل وعدم محدودية في الحركة
2- الإلتواء من الدرجة الثانية:
يحدث تمزق جزئي في الأربطة.
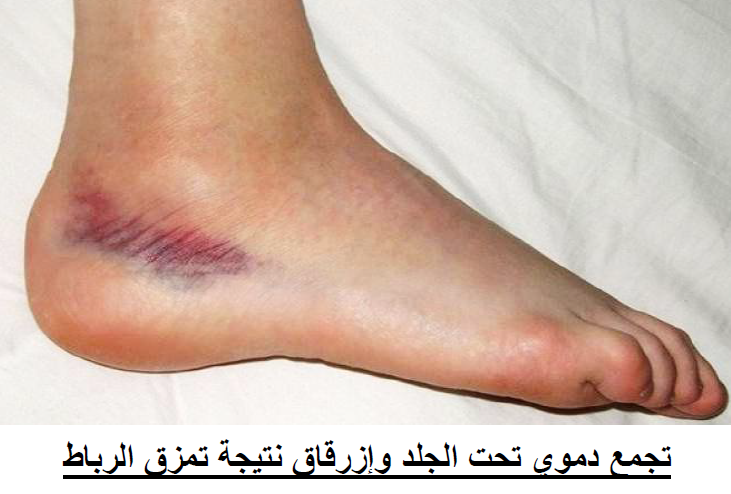
والاعراض هي ألم متوسط يشتد عند الضغط عليها مع انتفاخ واضح للمفصل وإعاقة للحركة
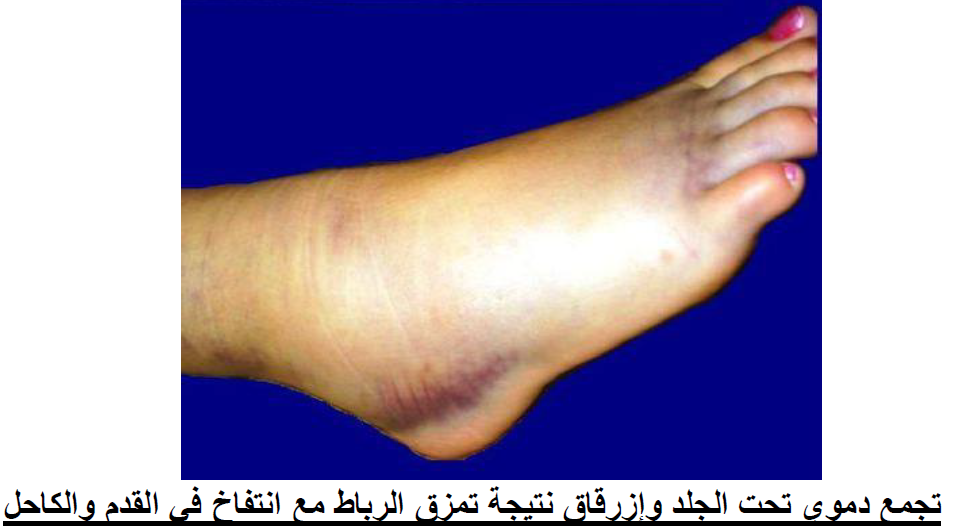
مع ظهور كدمات زرقاء وبنية اللون على الجلد
3- الإلتواء من الدرجة الثالثة:
يحدث تمزق كامل في الأربطة.
والاعراض هي ألم شديد طوال الوقت مع انتفاخ واضح في المفصل وظهور كدمات على الجلد في معظم القدم مع ازرقاق ولا يستطيع المصاب المشي مطلقاً
التشخيص:
يجب مراجعة الطبيب لتشخيص التواء الكاحل، ومن ثم يتم عمل صورأشعة للتأكد عدم وجود أي كسر في عظم الكاحل أو القدم.
يمكن للكسر في العظام أن يكون له أعراض مثل: الألم والتورم .
الفحص السريري يمكن أن يكون مؤلماً ، ويمكن أن يحتاج الطبيب إلى تحريك الكاحل لمعرفة إذا كان الرباط قد تضرر أوتمزق.
إذا كان هناك تمزق كامل للأربطة، قد يصبح الكاحل غير ثابت بعد مرور المرحلة الأولى من إلاصابة.
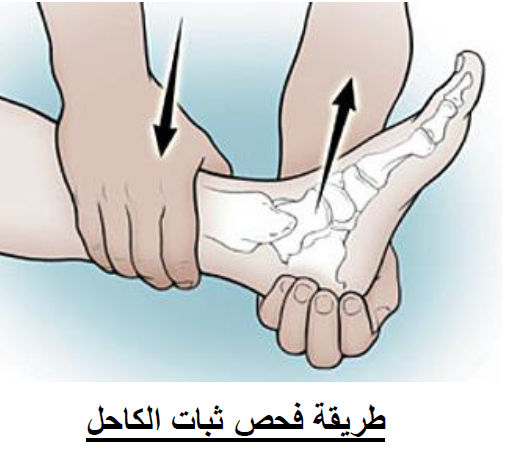
إذا حدث هذا، فمن الممكن أن الإصابة قد تسببت أيضا بتلك الأضرار التي لحقت بسطح مفصل الكاحل نفسه.
قد يطلب من المريض إجراء التصوير بالرنين المغناطيسي للتأكد اذا كان الشخص مصاب إصابة شديدة في الأربطة أوإصابة في سطح المفصل.
العلاج:
العلاج غير الجراحي: بشكل عام يفضل
-1 الراحة التامة للكاحل وعدم الحركة
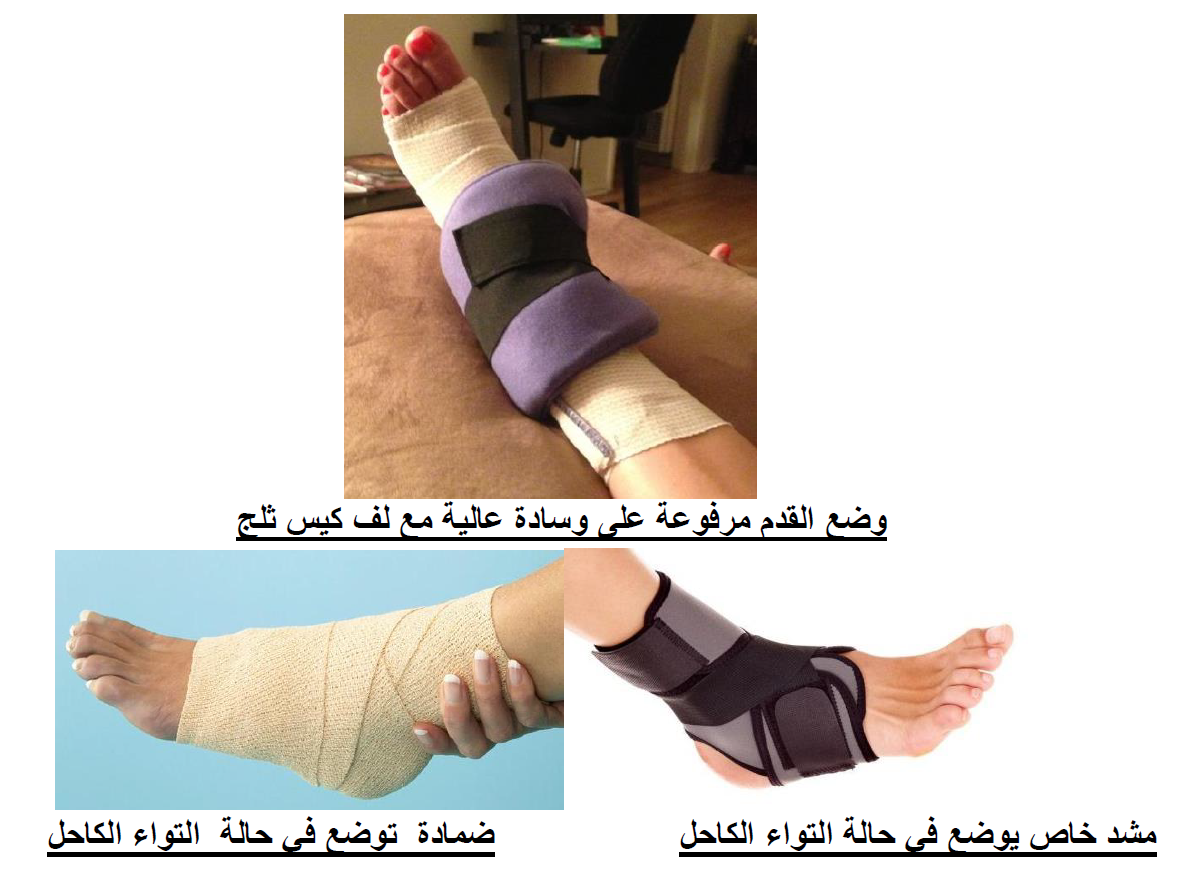
-2 استخدام الثلج ووضعه على الكاحل خلال ال48 ساعة الاولى
-3 استخدام ضماد او مشد للضغط على المفصل وتقليل الانتفاخ
-4 رفع القدم لغرض تقليل الانتفاخ والنزف في الكاحل
5- مسكن لغرض التقليل من الالم
6- برنامج لاعادة التاهيل
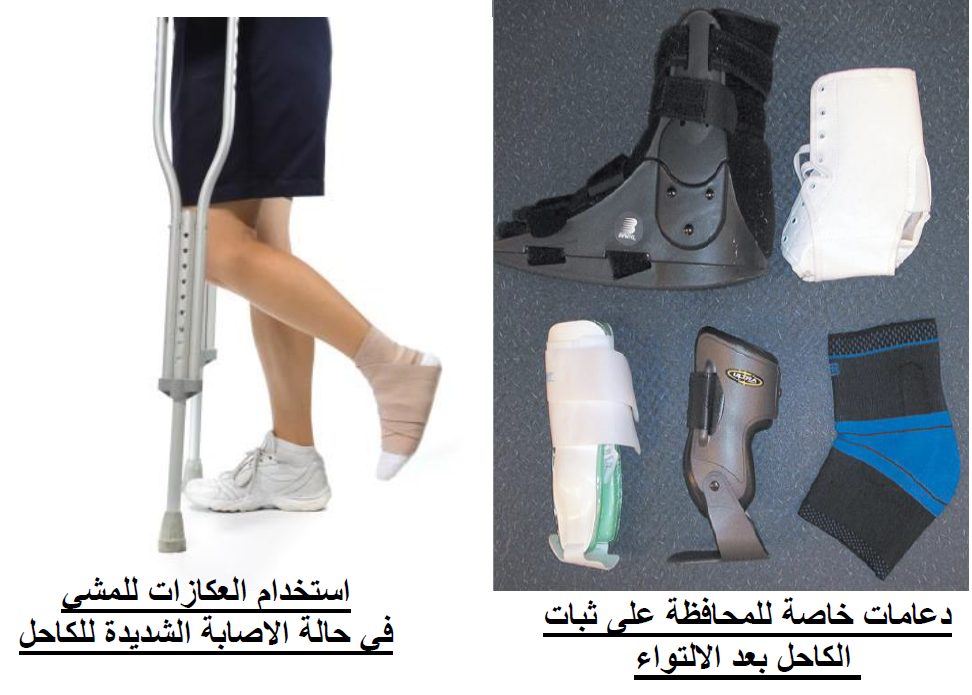
قد يكون من الصعب على المريض المشي بسبب التورم والألم، وقد يحتاج إلى استخدام العكازات اثناء المشي بسبب الألم.
التورم والألم يستمر عادة يومين إلى ثلاثة أيام تبعاً لدرجة الإصابة.
معظم الالتواءات في الكاحل بحاجة فقط لفترة من الحماية للشفاء، وعملية الشفاء تستغرق حوالي أربعة أسابيع إلى ستة أسابيع.
وقد يطلب من المريض المشي خلال فترة قصيرة من عملية الشفاء لمنع الكاحل من التيبس، ويمكن حتى للتمزق الكامل في الرباط أن يلتئم دون إصلاح جراحي إذا عولج بشكل مناسب، حتى لو كان التمزق في الكاحل مزمناً يبقى في وضعية وظيفية عالية لأن الأوتارالتي تغطي الكاحل تساعد في الثبات والحركة.
علاج الإلتواء من الدرجة الأولى:
-
الراحة، ووضع الثلج، الضماد الضاغط ورفع الكاحل.
-
إراحة الكاحل المصاب وعدم المشي عليه.
-
وضع الثلج فوراً على الكاحل المصاب مما يقلل من التورم، ويمكن وضعه لمدة 10 إلى 15 دقيقة، ثلاث أو أربع مرات يومياً.
-
ضمادات الضغط تقلل من الحركة وتدعم الكاحل المصاب.
-
رفع الكاحل فوق مستوى القلب لمدة 48 ساعة.
علاج الإلتواء من الدرجة الثانية والثالثة:
نفس المبادئ المستخدمه في الإلتواء من الدرجة الأولى مع إتاحة مزيد من الوقت للشفاء.
يمكن للطبيب أيضاً استخدام أجهزة لمنع الحركة أو جبيرة للكاحل.
ويمكن استخدام جبيرة ساق قصيرة أو دعامات لمدة أسبوعين.

إعادة التأهيل تستخدم للمساعدة على تقليل الألم والتورم ومنع مشاكل الكاحل المزمنة.
ويمكن أيضاً استخدام الموجات فوق الصوتية والتحفيز الكهربائي حسب الحاجة للمساعدة على تقليل الألم والتورم.
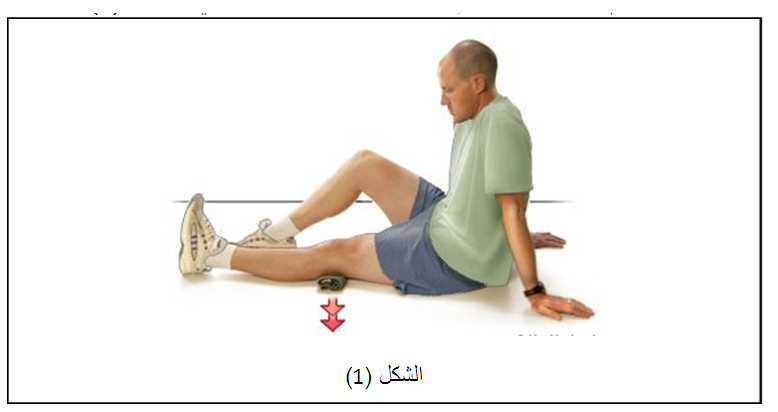
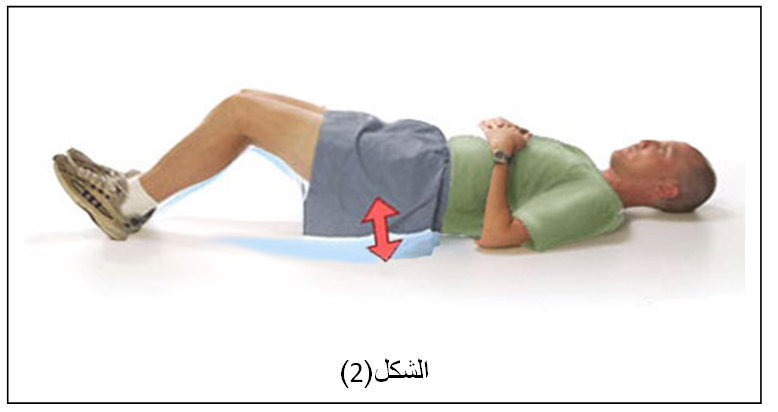
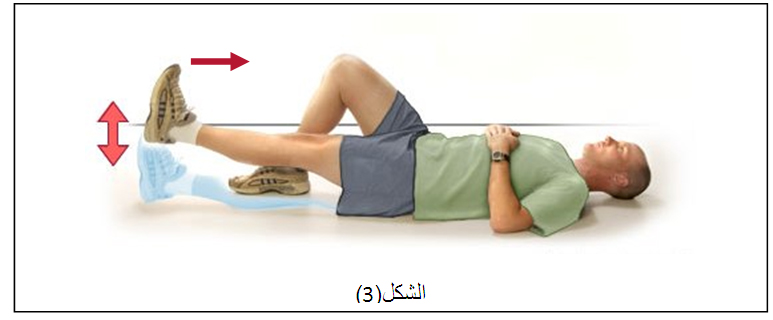
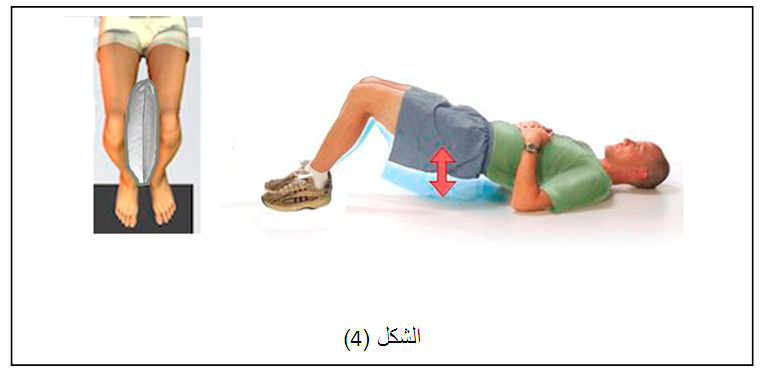
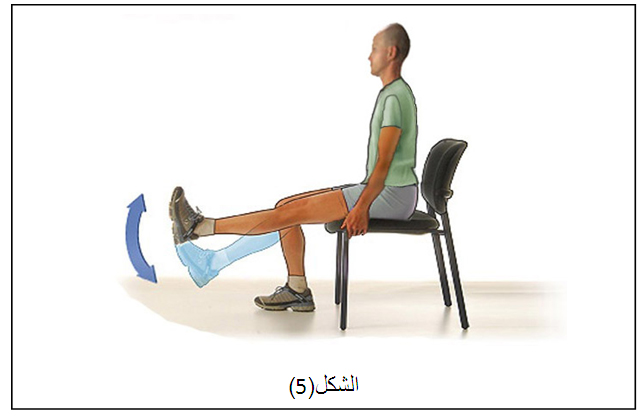
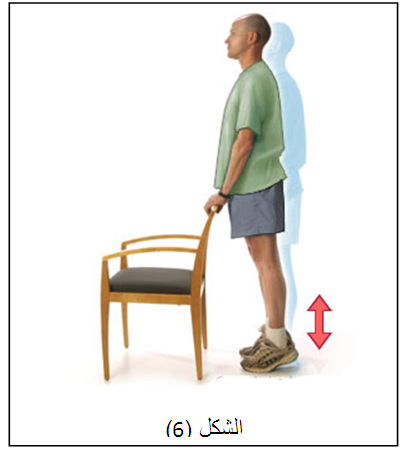
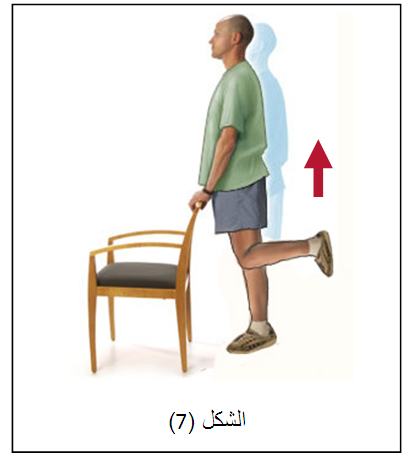
في البداية ممارسة تمارين إعادة تأهيل قد تشمل مجموعة نشطة من الحركة أو الحركات التي يستطيع مفصل الكاحل السيطرة عليها دون مقاومة.
ويمكن استخدام التمارين المائية ، ويتم إضافة تمارين وأنشطة الطرف السفلي وأنشطة التحمل لزيادة قوة التحمل .
تدريب على الاحساسات العميقة في القدم مهم جداً وضعفه هو السبب الرئيسي لتكرار التواء مفصل الكاحل وعدم استقراره، وفي حال عدم وجود ألم يمكن إضافة تمارين أخرى، مثل تمارين خفة الحركة، والهدف منها هو زيادة قوة ونطاق الحركة والتوازن وتحسين المفصل مع مرور الوقت.

جميع درجات التواء الكاحل تتعافى خلال ثلاث مراحل:
• المرحلة 1: الراحة، وحماية الكاحل والحد من التورم (أسبوع واحد).
• المرحلة 2: استعادة القوة والحركة والمرونة (أسبوع واحد إلى أسبوعين).
• المرحلة 3: العودة تدريجياً إلى الأنشطة المناسبة وممارسة تمارين خاصة (أسابيع إلى أشهر).
الأدوية:
ويمكن استخدام العقاقير المسكنة ومضادة للالتهاب والورم والألم.
النتائج على المدى الطويل:
إذا لم يتم التعرف على التواء الكاحل، ولم يتم علاجه وأخذ الاهتمام اللازم والرعاية قد يؤدي إلى مشاكل مزمنة وألم وعدم استقرارالكاحل.
العلاج الجراحي:
العلاج الجراحي لإلتواء الكاحل أمر نادر الحدوث، وهو يكون لجراحة الإصابات التي لا تستجيب للعلاج غير الجراحي، وعند استمرار عدم الثبات بعد أشهر من إعادة التأهيل في العلاج غير الجراحي.
الخيارات الجراحية ما يلي:
-
تنظير المفاصل:
-
إعادة ربط الاربطة المقطوعة:
الجراح يقوم بإصلاح تمزق الرباط باستخدام الأربطة الأخرى أو الأوتار الموجودة في القدم أو حول الكاحل لإصلاح الأربطة التالفة.
إعادة التأهيل:
إعادة التأهيل بعد الجراحة تتطلب الوقت والاهتمام لاستعادة قوة ونطاق الحركة حتى تعود إلى وظيفتها قبل الإصابة.
الفترة الزمنية التي يمكن أن يتوقع المريض أن يتعافى خلالها تعتمد على درجةالإصابة ونوع الجراحة التي أجريت.
التأهيل قد يستغرق من أسبوع إلى شهرين.
الوقاية:
أفضل طريقة للوقاية من التواء الكاحل هي الحفاظ على قوام جيد، وتوازن ومرونة للعضلات.
• الاحماء قبل التمارين والأنشطة القوية.
• الإنتباه إلى طريقة المشي أو الركض وطبيعة الارض اذا كانت غير مستوية.
• ارتداء ألاحذية المناسبة.
ما هو الإلتواء الحاد أو المزمن؟
إذا أصيب الشخص بإلتواء الكاحل في الماضي ولم يأخذ الوقت الكافي للشفاء التام سيحدث تكرار للإلتواء من حين لأخر.
هناك أنشطة تجعل التواء الكاحل أسوأ مثل المشي على الأسطح الغير مستوية، والأنشطة الرياضية التي تتطلب لوي أو لف القدم مثل: كرة السلة، وكرة القدم والتنس.
المضاعفات المحتملة لإلتواء الكاحل
-
أضطراب في الاحساسات العميقة عند المشي
-
خلل وضعف في العضلات والذي يؤدي إلى تكرار الإصابة.
-
عدم الاستقرار وثبات في المفصل
-
الشعور بضعف في الكاحل وألم مزمن